骨髄浮腫とは〜変形性膝関節症との関連〜
今回のkey point
| 骨髄浮腫は多くの場合、自然経過により改善する |
| 変形性膝関節症患者で骨髄浮腫が存在する場合、進行や人工膝関節のリスクが増加する |
| 骨髄浮腫の診断は基本的にMRI検査が用いられる |
変形性膝関節症における骨髄浮腫
骨髄浮腫とは
骨髄浮腫(こつずいふしゅ)とは、骨の中にある骨髄に過剰な水分(浮腫)が溜まった状態を指します。主にMRI(磁気共鳴画像)検査で指摘される所見で、膝の痛みを感じる方の膝関節MRIで頻繁に見られます。特に変形性膝関節症(膝の軟骨の摩耗による関節症状)の方では、関節軟骨の下にある骨(軟骨下骨)に骨髄浮腫が発生することが多く、痛みの強さとも関連することが報告されています。実際、MRI上で骨髄浮腫が確認された変形性膝関節症患者では、痛みを伴うケースが多いとの報告があります。骨髄浮腫はレントゲン検査(X線検査)では写らず、MRI検査で初めて明らかになる「隠れた骨の腫れ」であり、骨髄病変とも呼ばれます。その内部では単なる「水が溜まった腫れ」というよりも、実際には微小な骨の損傷や炎症反応が起きていることが多いことが分かっています。
原因と危険因子
膝関節に骨髄浮腫が生じる原因は一つではありません。
具体的には次のような要因が骨髄浮腫の誘因となります。
-
急性のケガ・外傷:
半月板や靱帯損傷、骨挫傷や骨折などにより、骨内に出血や炎症が起き浮腫を生じます。特に強い衝撃で骨同士がぶつかった箇所に骨挫傷(骨の中にできたあざ)が起こると、MRIで骨髄浮腫として描出されます。 -
慢性的な荷重ストレス:
変形性膝関節症そのものが骨髄浮腫の大きな原因です。変形性膝関節症では軟骨がすり減り骨に過度な荷重がかかることで、骨の微小なひび割れ(微小骨折)や骨内部の損傷が生じ、周囲に炎症性の浮腫が広がります。特にO脚やX脚といった膝関節のアライメント異常があると、片側の関節に荷重が集中しやすく、その側の脛骨(すねの骨)や大腿骨(太ももの骨)に骨髄浮腫が発生しやすいことが知られています。肥満など体重過多も膝への負荷を増やし、骨髄浮腫のリスク因子となります。 -
骨の血流障害:
骨への血液供給が低下する状態(虚血)でも骨髄浮腫が起こります。代表的なのが特発性骨壊死(大腿骨や脛骨の一部が壊死に陥る疾患)で、これは中高年の膝に突発的に生じ、MRIで骨髄浮腫として発見されます。また長期間のステロイド使用やアルコール過剰摂取などで起こる大腿骨頭壊死のように、骨への血流が悪くなる病態も要注意です。 -
炎症やその他の要因:
膝の滑膜炎(関節の内膜の炎症)や関節リウマチなどの炎症性疾患があると、周囲の骨に浮腫が広がることがあります。まれに骨髄炎(骨の感染)や骨腫瘍が原因で骨髄浮腫が生じるケースも報告されています。これらは変形性膝関節症とは直接関係ありませんが、膝に痛みと骨髄浮腫をきたす鑑別すべき疾患です。
診断方法
骨髄浮腫の診断にはMRI検査が不可欠です。X線やCT検査では骨内部の浮腫変化は捉えられないため、膝の痛みが強い割にレントゲン所見が乏しい場合などにMRIが行われます。医師は患者さんの症状や既往を踏まえてMRI画像を分析し、骨髄浮腫の範囲や原因を評価します。なお、骨髄浮腫自体は症状(痛み)のみからは特定しにくく、他の疾患との鑑別が難しい場合もあります。
必要に応じて血液検査で感染や関節リウマチなどの有無を調べたり、腫瘍が疑われる場合は骨生検を行うこともあります。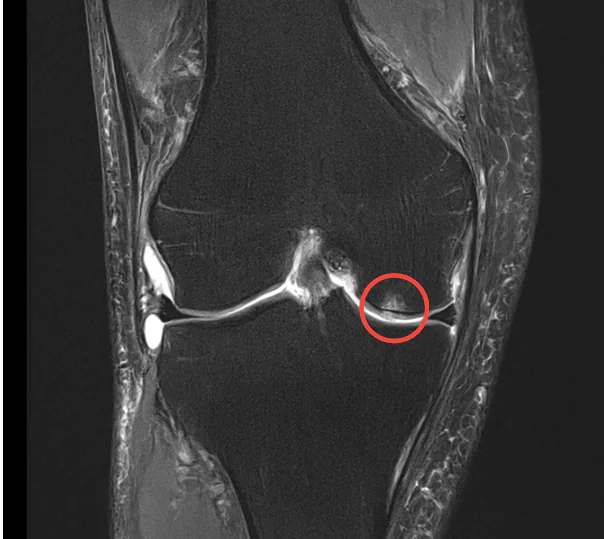
治療法
骨髄浮腫の治療は、痛みの緩和と原因となっている膝関節への負担軽減が中心となります。症状の程度や患者さんの状態に応じて、保存療法(非外科的治療)、薬物療法、そして必要に応じて手術が段階的に検討されます。
以下に主な選択肢をまとめます。
-
保存療法(非手術的治療):
まずは安静と痛みのコントロールが基本です。膝への体重負荷を約3〜6週間避けることで骨が回復する時間を与え、並行して消炎鎮痛剤(NSAIDs)や鎮痛薬で痛みを和らげます。必要に応じて膝サポーターや杖の使用、理学療法士によるリハビリテーション(大腿四頭筋の筋力強化や可動域訓練)を行い、関節への負担を減らします。氷冷・湿布などで炎症を鎮める対症療法も有効です。軽度~中等度の骨髄浮腫であれば、このような保存的アプローチで自然に改善するケースが多くみられます。
最近の研究では体外衝撃波治療(体の外から強い衝撃波をあてて、血流や回復力を高め、痛みをやわらげる治療)が骨髄浮腫の痛み軽減に有望との報告もあり、今後治療オプションの一つとして普及が期待されています。 -
薬物療法:
上記の鎮痛・抗炎症薬による対症療法に加えて、骨の代謝や循環を改善する薬が用いられることがあります。ビタミンD不足や骨密度の低下がある場合はその補充・治療も骨の回復を助けます。また、変形性膝関節症の痛みが強い場合にはヒアルロン酸の関節内注射やステロイド関節注射が行われることもあります(ただし骨髄浮腫そのものを直接治すというより痛みの緩和目的です)。 -
手術療法:
保存療法で十分な効果が得られない場合や関節の変形が高度な場合には、人工膝関節置換術も選択肢となります。人工膝関節全置換術によって、痛みの根本原因である骨と軟骨の問題を解決します。人工関節手術は侵襲が大きい最終手段ですが、骨髄浮腫に伴う骨の重度崩壊(骨壊死により関節が潰れた状態)には有効な治療となります。
予後と長期的な見通し
骨髄浮腫の経過は原因や重症度によって様々ですが、幸い多くの場合は一時的なものです。外傷や一過性の負荷で生じた骨髄浮腫は、適切な安静により自然経過で約6か月程度で改善することが多いと報告されています。実際、骨髄浮腫は自然に消退し後遺症を残さないケースが大半で、画像上も時間とともに浮腫が消えていきます。しかし一方で、変形性膝関節症における骨髄浮腫は関節悪化の予兆でもあります。MRIで骨髄浮腫が認められる膝は、軟骨のすり減りが今後進行するリスクが高いことが分かっています。実際、ある研究では骨髄浮腫を伴う変形性膝関節症患者では、骨髄浮腫がない変形性膝関節症患者に比べて3年以内に人工膝関節置換術が必要となる確率が約9倍高かったとの報告があります。つまり骨髄浮腫が見られる膝は、将来的に関節の変形や痛みが悪化しやすい傾向があるのです。適切な治療介入により多くのケースで痛みは軽減し、骨の状態も改善します。骨髄浮腫そのものは可逆的(元に戻り得る)な病変です。早めに対処することで関節破壊に至るのを防ぎ、良好な状態へ回復させることが十分可能です。重要なのは、痛みなどの症状を無視せず、経過を追いながら必要に応じて治療を調整していくことです。
予防策・生活上の注意
骨髄浮腫そのものを完全に予防する確立された方法はありません。特に変形性膝関節症に伴う骨髄浮腫は、病気の進行に伴って現れるサインでもあるため、「これをすれば絶対防げる」という対策は難しいのが現状です。しかし、膝関節に負担をかけすぎない生活習慣を心がけることで骨髄浮腫のリスクを下げ、変形性膝関節症の悪化を防ぐ効果が期待できます。
日頃から次のようなポイントに注意すると良いでしょう:
-
適正体重のコントロール:
体重が増えると膝にかかる負荷も増大し、骨や軟骨のダメージにつながります。肥満傾向の方は減量に努め、膝に負担がかからない体重の維持を心がけることが大切です。 -
適度な運動と筋力強化:
ウォーキングや水中エクササイズ、ストレッチなどの軽度~中等度の運動は関節の可動域を保ち、周囲の筋肉を強化します。特に太ももの前側の筋肉(大腿四頭筋)を鍛えると膝への衝撃を和らげる効果があります。ただし過度のランニングやジャンプなど膝に衝撃が強い運動は控え、痛みが出ない範囲で継続することが重要です。 -
関節への過負荷を避ける:
重い荷物を持って長時間歩いたり、階段の昇降を繰り返すなど膝を酷使する動作は見直すようにしましょう。仕事や日常生活で膝に負担がかかる場合、休息をとったりサポーターを用いるなどして調整をしていきます。正座や深い屈伸など膝に負担のかかる姿勢も長時間継続しないよう注意しましょう。 -
早期対応と定期検診:
膝に痛みや違和感を感じたら我慢せず早めに整形外科を受診しましょう。骨髄浮腫はMRIを撮らないと発見できないため、必要に応じてMRI検査を受けることも大切です。変形性膝関節症と診断された場合は定期的にフォローアップし、軟骨の状態や骨の変化を追っていくことで、骨髄浮腫などのサインを見逃さず対処できます。 -
骨と関節の健康維持:
日頃からカルシウムやビタミンDを十分に摂取し、骨密度の低下(骨粗鬆症)を予防することも大切です。骨粗鬆症があると骨に微小な亀裂が生じやすく、骨髄浮腫や骨折の原因となります。また変形性膝関節症の原因となる変形(O脚・X脚)が強い場合は、装具やインソールで負担部位を補正することも有効となります。
まとめ
生活上の工夫により膝関節へのストレスを減らすことで、骨髄浮腫の発生リスクを下げ、変形性膝関節症の進行を遅らせる効果が期待できます。大切なのは、自分の膝と向き合い無理をせずケアを継続することです。骨髄浮腫は適切に対処すれば多くの場合、自然に改善してきます。膝の健康を保つ生活習慣を心がけ、異変を感じたら是非当院への受診をお勧めいたします。
参考文献
・Villari E, Digennaro V, Panciera A, Ferri R, Benvenuti L, Cesare F. Bone marrow edema of the knee: a narrative review. Arch Orthop Trauma Surg. 2024 May;144(5):2305-2316.
・Kang S, Gao F, Han J, Mao T, Sun W, Wang B, Guo W, Cheng L, Li Z. Extracorporeal shock wave treatment can normalize painful bone marrow edema in knee osteoarthritis: A comparative historical cohort study. Medicine (Baltimore). 2018 Feb;97(5):e9796.
・Felson DT, McLaughlin S, Goggins J, LaValley MP, Gale ME, Totterman S, Li W, Hill C, Gale D. Bone marrow edema and its relation to progression of knee osteoarthritis. Ann Intern Med. 2003 Sep 2;139(5 Pt 1):330-6.
・Scher C, Craig J, Nelson F. Bone marrow edema in the knee in osteoarthrosis and association with total knee arthroplasty within a three-year follow-up. Skeletal Radiol. 2008 Jul;37(7):609-17.





